AR có thể do bệnh lí của van động mạch chủ, gốc động mạch chủ hoặc cả hai; rất cần thiết trong việc đánh giá cả van động mạch chủ và gốc động mạch chủ để xác định phương pháp điều trị thích hợp.
AR thường tiến triển tiềm tàng với thời gian dài không triệu chứng; khi nó xảy ra cấp tính, bệnh nhân thường nặng và cần chăm sóc tăng cường.
NGUYÊN NHÂN:
– Thường gặp:
Van động mạch chủ hai lá, bệnh thấp, thoái hóa dạng vôi hóa, viêm nội tâm mạc nhiễm khuẩn, giãn động mạch chủ vô căn, thoái hóa nhầy, tăng huyết áp hệ thống, bóc tách đoạn lên của động mạch chủ, hội chứng Marfan.
– Ít gặp:
Chấn thương đối với van động mạch chủ, bệnh collagen mạch máu (viêm cột sống dính khớp, viêm khớp dạng thấp, viêm khớp phản ứng, viêm động mạch chủ tế bào khổng lồ và bệnh Whipple), viêm động mạch chủ do giang mái, hẹp dưới van động mạch chủ, khiếm khuyết vách gian thất với sa một lá van động mạch chủ.
– AR cấp tính:
Viêm nội tâm mạc nhiễm khuẩn, bóc tách động mạch chủ lên, chấn thương.
SINH LÍ BỆNH:
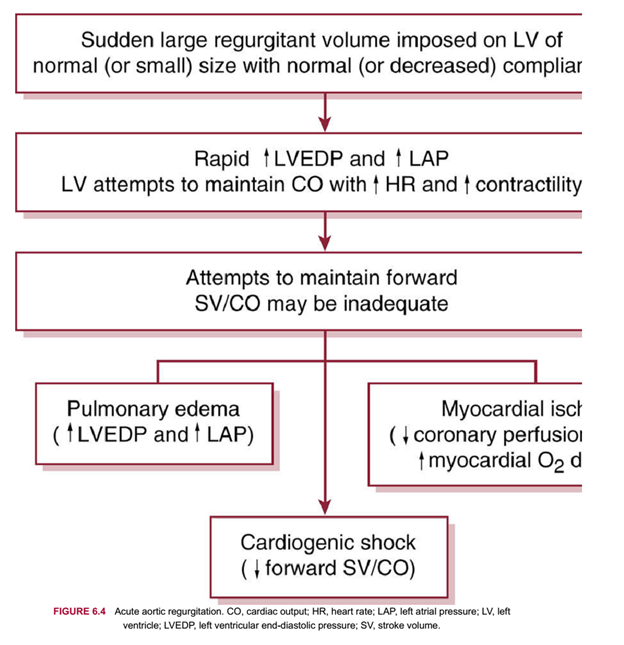
– AR cấp tính (Hình 6-4)
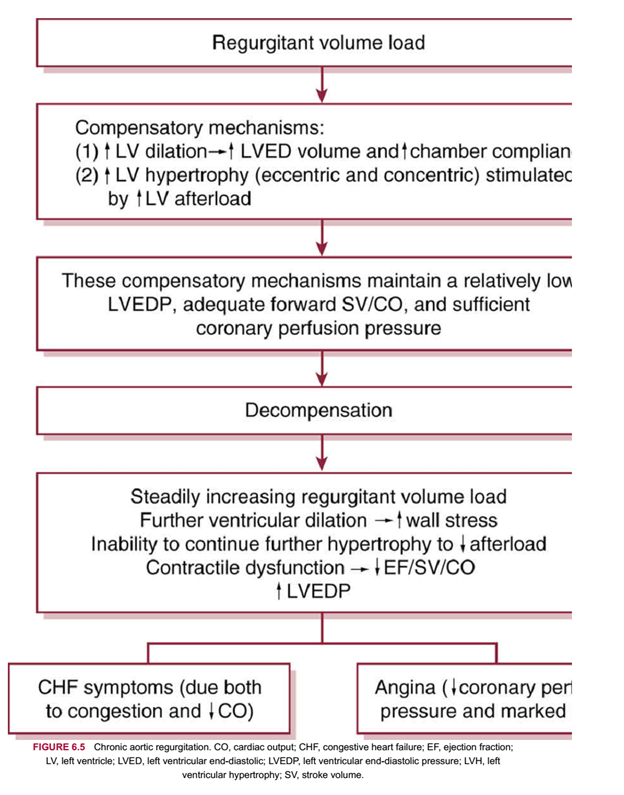
– AR mạn tính (Hình 6-5)
CHẨN ĐOÁN:
TIỀN SỬ:
– AR cấp tính: những bệnh nhân với AR cấp có thể xuất hiện các triệu chứng của shock do tim và khó thở nặng. Những triệu chứng khác có thể liên quan đến nguyên nhân của AR cấp tính.
– AR mạn tính: các triệu chứng phụ thuộc vào sự xuất hiện của rối loạn chức năng thất trái và phụ thuộc vào bệnh nhân còn bù hay mất bù. Những bệnh nhân còn bù có triệu chứng điển hình, ngược lại trong giai đoạn mất bù có thể làm giảm khả năng gắng sức, khó thở, mệt mỏi và/hoặc đau thắt ngực.
KHÁM LÂM SÀNG:
AR cấp tính:
– Áp lực mạch rộng có thể xuất hiện, nhưng thường không xuất hiện do SV giảm (và vì thế huyết áp tâm thu cũng giảm).
– Có thể nghe tiếng thổi tâm trương nhẹ ngắn hoặc tiếng thổi tâm thu.
– Tìm kiếm bằng chứng của bóc tách động mạch chủ, viêm nội tâm mạc nhiễm khuẩn và các đặc điểm liên quan đến các bệnh liên quan như Marfan.
AR mạn tính:
– Rung miu thất trái; điểm đập tối đa lệch ra bên ngoài.
– Tiếng thổi tâm trương giảm dần nghe rõ nhất ở bờ trái xương ức cúi người về phía trước vào cuối kì thở ra (độ nặng của AR liên quan đến thời gian, không phải cường độ của tiếng thổi).
– Áp lực mạch rộng (thường trên 100 mmHg) với áp lực tâm trương thấp; có một dấu hiệu rộng liên quan đến áp lực mạch rộng.
CÁC TEST CHẨN ĐOÁN:
– ECG: nhịp nhanh tim, phình thất trái và phình nhĩ trái (thường gặp hơn ở AR mạn tính).
– CXR: phù phổi, trung thất rộng và tim to.
– TTE:
+ Đánh giá chức năng tâm thu thất trái, kích thức thất trái cuối thì tâm thu và tâm trương, số lượng và hình dạng lá van, đánh giá độ nặng của AR.
+ Tìm bằng chứng của viêm nội tâm mạc hoặc bóc tách động mạch chủ; kích thước gốc động mạch chủ.
– TEE:
+ Làm rõ liệu có van động mạch chủ hai lá hay không nếu vẫn chưa rõ ràng trên TTE.
+ Nhạy hơn và đặc hiệu hơn đối với bóc tách động mạch chủ so với TTE.
+ Làm rõ liệu có viêm nội tâm mạc cùng với hoặc không áp xe gốc động mạch chủ nếu không rõ trên TTE.
+ Nhìn tốt hơn hình ảnh của van động mạch chủ ở những bệnh nhân có van động mạch chủ giả.
– Thông tim: đánh giá áp lực thất trái, chức năng thất trái và độ nặng AR (thông qua chụp gốc ĐMC) được chỉ định ở những bệnh nhân có triệu chứng với mức độ nặng của AR không rõ ràng trên hình ảnh không xâm lấn hoặc không phù hợp với các phát hiện trên lâm sàng.
– MRI/CT:
+ Chúng là những hình ảnh học lựa chọn trong đánh giá kích thước động mạch chủ và/hoặc đánh giác bóc tách động mạch chủ.
+ Nếu đánh giá trên siêu âm về độ nặng của AR không đầy đủ, MRI thì hữu ích để đánh giá độ nặng của AR.

