Harrison’s Principles of Internal Medicine là bộ sách kinh điển gối đầu giường của các thế hệ sinh viên và bác sĩ y khoa. Bản mới nhất xuất bản lần thứ 20 là bản mới nhất hiện nay với nhiều cập nhật và thông tin mới.
Nguyên lý y học nội khoa Harrison được đánh giá là một trong những tài liệu tham khảo có mức độ tin cậy, học thuật cũng như sự chuyên nghiệp về tính khoa học. Nắm bắt những tiến bộ vượt bậc và những phát triển trong lĩnh vực nội khoa, ấn bản lần thứ 20 của Harrison cung cấp cho người đọc một cập nhật trọn vẹn các nội dung thiết yếu liên quan đến cơ chế sinh bệnh, các thử nghiệm lâm sàng, phương pháp chẩn đoán hiện đại và các tiếp cận hình ảnh, guidelines thực hành dựa trên những chứng cứ và phương pháp điều trị mới nổi hiện nay đã được phê chuẩn.
ĐIỀU TRỊ ĐAU ( phần 1)
- Đau cấp tính (acute pain)
Để điều trị hiệu quả nhất đối với bất kì loại đau nào đó là loại bỏ nguyên nhân; vì vậy, trong lúc điều trị cơn đau ban đầu, nên cố gắng tìm nguyên nhân nền đồng thời với lúc điều trị. Đôi khi, điều trị bệnh nền sẽ không làm giảm đau ngay lập tức. Hơn thế nữa, một vài bệnh đau đến mức cần phải dùng thuốc giảm đau nhanh và hiệu quả ngay ban đầu (ví dụ: sau phẫu thuật, bỏng (burn), chấn thương (trauma), ung thư (cancer), hoặc bệnh hồng cầu hình liềm (sickle cell crisis)). Thuốc giảm đau (analgesic medications) là phương pháp điều trị hàng đầu trong những trường hợp này.
- Aspirin, acetaminophen và NSAIDS (các thuốc chống viêm không steroid)
Những thuốc này được đề cập cùng nhau ở đây bởi vì chúng dùng cho cùng một vấn đề sức khỏe đang đề cập và có thể có cơ chế hoạt động tương tự nhau (Bảng 10-1). Tất cả các hợp chất này ức chế cyclooxygenase (COX) và ngoại trừ acetaminophen ra tất cả đều có tác dụng chống viêm, đặc biệt ở liều cao. Chúng đặc biệt hiệu quả đối với đau đầu nhẹ đến vừa và đau do cơ xương.
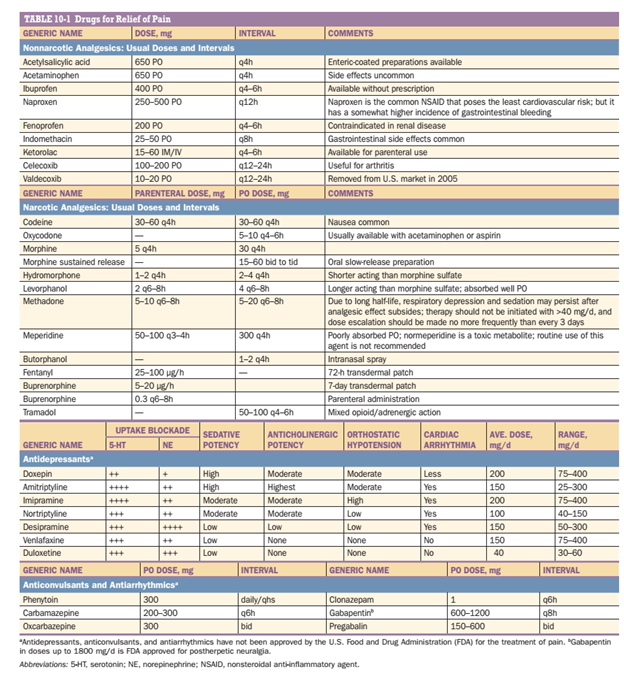
Bởi vì chúng hiệu quả đối với các loại đau thông thường này và có thể mua mà không cần kê đơn, nên thuốc ức chế COX là các thuốc giảm đau được dùng rộng rãi nhất. Chúng hấp thụ tốt tại đường tiêu hóa và nếu dùng không thường xuyên thì tác dụng phụ rất ít. Với việc sử dụng kéo dài, kích ứng dạ dày là một tác dụng thường gặp của aspirin và NSAIDS và là lí do thường xuyên hạn chế liều thuốc được dùng. Kích ứng dạ dày thường nghiêm trọng nhất đối với aspirin, có thể gây ra loét niêm mạc dạ dày dẫn đến chảy máu hoặc thủng dạ dày. Bởi vì aspirin aspirin acetyl hóa COX tiểu cầu không thể đảo ngược và vì thế can thiệp vào quá trình đông máu, chảy máu tiêu hóa là một nguy cơ nhất định. Tuổi già và tiền sử các bệnh về tiêu hóa làm tăng nguy cơ của aspirin và NSAIDS. Ngoài tác hại lên đường tiêu hóa của NSAIDS, độc với thận là một vấn đề đáng lưu tâm khi bệnh nhân dùng những thuốc này kéo dài. Những bệnh nhân có nguy cơ suy thận, đặc biệt những trường hợp giảm thể tích nội mạch như trong trường hợp dùng thuốc lợi niệu kéo dài hay giảm thể tích tuần hoàn cấp tính nên tránh NSAIDS. NSAIDS cũng có thể làm tăng huyết áp ở một số bệnh nhân. Điều trị kéo dài với NSAIDS cũng cần théo dõi thường xuyên và điều trị nếu cần thiết. Mặc dù độc với gan khi dùng liều cao, acetaminophen hiếm khi gây kích ứng dạ dày và cũng không ảnh hưởng đến chức năng tiểu cầu.
Sự xuất hiện của chế phẩm ngoài đường uống của NSAIDS, ketorolac và diclofenac, làm tăng tính hữu dụng của loại thuốc này trong điều trị đau cấp nghiêm trọng. Cả hai thuốc đều đủ hiệu quả và tác dụng đủ nhanh để thay thế opoids đối với nhiều bệnh nhân đau đầu hoặc đau cơ xương nghiêm trọng.
Có 2 loại NSAIDS chính: COX-1 và COX-2. Các thuốc chọn lọc COX-2 có tác dụng giảm đau tương tự và ít kích ứng dạ dày hơn thuốc ức chế không chọn lọc COX. Việc dùng của các thuốc ức chế chọn lọc COX-2 không làm thấp nguy cơ độc với thận so với NSAIDS không chọn lọc COX. Mặc khác, các thuốc ức chế chọn lọc COX-2 có lợi ích trong điều trị đau cấp sau phẫu thuật bởi vì không ảnh hưởng đến quá trình đông máu. Ức chế COX không chọn lọc thường chống chỉ định sau phẫu thuật bởi vì chúng làm giảm quá trình đông máu qua trung gian tiểu cầu và vì thế làm tăng nguy cơ chảy máu tại vị trí mổ. Ức chế COX-2, bao gồm celecoxib (Calebrex) làm tăng nguy cơ tim mạch, bao gồm trụy tim mạch, nhồi máu cơ tim, đột quỵ, suy tim hoặc huyết khối. Nó được xem như là ảnh hưởng của nhóm NSAIDS, trừ aspirin. Những thuốc này chống chỉ định trong thời kì ngay sau khi phẫu thuật bắc cầu nối mạch vành và nên sử dụng cẩn thận ở người già và những người có tiền sử hoặc nguy cơ bệnh lí tim mạch.
- Thuốc giảm đau opoids
Opoids là thuốc giảm đau có tác dụng mạnh nhất hiện nay. Trong tất cả các loại thuốc giảm đau, chúng có khoảng tác dụng rộng nhất và có tác dụng giảm đau nhanh và hiệu quả. Mặc dù tác dụng phụ thường gặp, hầu hết có thể đảo ngược: buồn nôn, nôn và táo bón là các tác dụng thường gặp và đáng quan tâm nhất nhưng không đe dọa tính mạng. Các tác dụng phụ liên quan đến opoid có thể đảo ngược nhanh chóng với thuốc đối vận narcotic là naloxone. Nhiều bác sĩ, y tá và bệnh nhân có chút e dè về việc sử dụng opoids do vấn đề nghiện thuốc ở bệnh nhân. Trong thực tế, có một nguy cơ rất nhỏ bệnh nhân nghiện với narcotic nếu như bệnh nhân dùng thuốc một cách thích hợp. Đối với đau mạn tính, đặc biệt đau mạn khong do ung thư, nguy cơ nghiện thuốc ở bệnh nhân dùng opoids kéo dài vẫn rất ít, nhưng nguy cơ tăng lên theo liều thuốc. Bác sĩ không nên do dự về việc sự dụng thuốc giảm đau opoids ở bệnh nhân đau cấp nghiêm trọng. Bảng 10-1 liệt kê các thuốc giảm đau được sử dụng rộng rãi nhất. Opoids gây ra tác dụng giảm đau do tác dụng trên hệ thần kinh trung ương. Chúng hoạt hóa các neuron ức chế đau và ức chế trực tiếp các neuron dẫn truyền đau. Hầu hết các thuốc giảm đau opoids thương mại có sẵn tác dụng trên cùng recepor của opoids (µ-receptor), khác nhau chủ yếu về độ mạnh của thuốc, thời gian khởi phát tác dụng, khoảng thời gian tác dụng của thuốc, khoảng thời gian tác dụng mạnh nhất của thuốc. Một vài tác dụng phụ là do sự tích trữ của các sản phẩm chuyển hóa không phải opoids của một thuốc opoids. Một ví dụ điển hình của vấn đề này là normeperidine, một sản phẩn chuyển hóa của meperidine, thường là >1g/d, việc tích tụ normeperidine có thể gây ra kích thích và co giật mà không đảo ngược được với naloxone. Tích tụ normeperidine tăng ở bệnh nhân suy thận. (còn tiếp)

