ĐAU: SINH BỆNH HỌC VÀ ĐIỀU TRỊ
James P.Rathmell, Howard L.Fields
Mục tiêu của y học là giúp bảo vệ, hồi phục sức khỏe và giảm bớt sự đau đớn cho bệnh nhân. Hiểu về đau sẽ cần thiết để đáp ứng được các mục tiêu trên. Bởi vì đau được xem như là một dấu hiệu phổ biến của bệnh tật, nó là dấu hiệu thường gặp khi bệnh nhân đến với bác sĩ. Chức năng của hệ thống nhận cảm đau là để bảo vệ cơ thể và duy trì cân bằng nội môi. Hệ thống nhận cảm này thực hiện việc này bằng cách phát hiện, định khu và xác định cường độ hay quá trình hủy hoại mô thực sự đang diễn ra. Bởi vì các bệnh lí khác nhau sẽ gây ra sự phá hủy các mô đặc trưng khác nhau nên tính chất đau, thời gian đau và vị trí đau của bệnh nhân sẽ cho bác sĩ những chỉ dẫn chẩn đoán quan trọng. Và cuối cùng là nhiệm vụ của bác sĩ trong việc giúp bệnh nhân giảm đau nhanh và hiệu quả.
HỆ THỐNG NHẬN CẢM ĐAU
Đau là cảm giác khó chịu định khu tại một vùng của cơ thể. Nó thường được mô tả bằng các từ đặc trưng cho quá trình phá hủy mô cơ thể (ví dụ: dao đâm, nóng rát, vặn xoắn, xé, bóp nghẹt) và/hoặc bằng các từ ngữ thể hiện phản ứng về thể chất hoặc cảm xúc khi đau (khủng khiếp, buồn nôn, kinh tởm).Hơn thế nữa, bất cứ cơn đau với cường độ trung bình hoặc cao nào đều kèm theo mệt mỏi và rất muốn kết thúc cảm giác đó. Những tính chất trên thể hiện được 2 mặt của đau: đó là về cả cảm giác và cảm xúc. Khi cơn đau cấp tính, thường kèm theo hành vi thức tỉnh và một đáp ứng với stress bao gồm: tăng huyết áp, nhịp tim, đường kính đồng tử và mức cortisol trong huyết tương. Thêm vào đó, sự co cơ khu trú (ví dụ: gấp chi, cơ cứng thành bụng) cũng thường xuất hiện.
CƠ CHẾ NGOẠI BIÊN
Đường dẫn truyền hướng tâm của thụ cảm thể đau (nociceptor): Một dây thần kinh ngoại biên bao gồm sợi trục của 3 loại neuron khác nhau: neuron hướng tâm cảm giác, neuron vận động và neuron sau hạch giao cảm (Hình 18-1). Thân tế bào của đường dẫn truyền cảm giác hướng tâm nằm trong hạch rễ lưng bên trong ống sống. Đường dẫn truyền cảm giác hướng tâm có 2 nhánh: một nhánh đến trung ương là vào tủy sống và các nhánh khác tỏa ra ngoại biên để chi phối cho mô cơ thể. Các sợi hướng tâm còn được phân loại dựa vào đường kính, độ myelin hóa và tốc độ dẫn truyền xung động thần kinh. Sợi hướng tâm có đường kính lớn nhất là A-beta (Aβ) chịu trách nhiệm nhiều nhất với cảm giác chạm nhẹ và/hoặc các kích thích di chuyển; chúng xuất hiện chủ yếu ở các dây thần kinh chi phối cho da. Ở một người bình thường, hoạt động của các sợi này không gây ra đau. Còn có hai loại sợi hướng tâm khác là sợi A-delta (Aδ) được myelin hóa, có đường kính nhỏ và sợi không được myelin hóa là sợi C (Hình 18-1). Những sợi này xuất hiện trong các dây thần kinh chi phối cho da, các mô sâu như: gân, cơ, xương, khớp,… và nội tạng. Một vài mô, như giác mạc, chỉ được chi phối bởi sợi Aδ và sợi C. Hầu hết các sợi hướng tâm Aδ và C thì chỉ đáp ứng một cách tối đa với các kích thích có cường độ mạnh (đau) và gây ra cảm giác đau cho một đối tượng do chúng bị kích thích về mặt điện thế; chính điều này nên chúng được gọi là đường dẫn truyền hướng tâm của thụ cảm thể đau (nociceptor – pain receptor). Khả năng phát hiện các kích thích đau sec hoàn toàn bị mất khi sự dẫn truyền trên sợi trục của Aδ và C bị ngắt quảng.

Ngoài ra, các thụ cảm thể đau còn có thể đap ứng với một vài loại kích thích có hại khác. Ví dụ, hầu hết các thụ cảm thể đau đáp ứng với nhiệt nóng; nhiệt độ quá lạnh; các biến dạng cơ học mạnh như véo; thay đổi pH, đặc biệt là môi trường acid; và sự xuất hiện của các chất hóa học kích thích bao gồm: adenosine triphosphate (ATP), serotonin, bradykinin và histamine.
Sự nhạy cảm (sensitization): Khi kích thích mạnh, lặp lại hoặc kéo dài được thực hiện trên các mô bị tổn thương hay bị viêm, ngưỡng hoạt hóa đường cảm giác hướng tâm bị hạ xuống và tần số tạo ra xung động cũng cao hơn đối với mọi loại kích thích. Các chất trung gian gây viêm như: bradykinin, yếu tố tăng trưởng thần kinh (NGF), một vài các prostaglandin và leukotriens tham gia vào quá trình này, quá trình mà được gọi là sự nhạy cảm. Sự nhạy cảm xảy ra ở các đầu tận thần kinh ngoại biên cũng như ở sừng sau tủy sống (nhạy cảm trung ương). Nhạy cảm ngoại biên xảy ra ở vùng mô bị tổn thương hoặc bị viêm, khi các chất trung gian gây viêm hoạt hóa truyền tín hiệu nội bào ở các thụ cảm thể đau, làm tăng sản xuất, vận chuyển và gắn vào màng tế bào các kênh ion có cổng hóa học hay điện thế. Những sự thay đổi này làm tăng khả năng dễ bị kích thích của các thụ cảm thể cảm giác và hạ thấp ngưỡng kích thích cho các kích thích cơ học, nhiệt hay hóa học. Nhạy cảm trung ương xảy ra khi sự hoạt hóa được tạo bởi thụ cảm thể đau trong suốt quá trình viêm, thúc đẩy tính dễ kích thích của các tế bào thần kinh ở sừng sau tủy sống. Theo sau chấn thương và gây ra sự nhạy cảm khi mà các kích thích vô hại cũng gây đau dễ dàng (gọi là allodynia). Sự nhạy cảm là một quá trình lâm sàng quan trọng gây ra nhạy cảm đau, đau và tăng cảm giác đau (hyperalgesia) (tăng cường độ đau so với cùng một kích thích có hại, ví dụ: một kích thích trung bình có thể gây đau nghiêm trọng). Một ví dụ điển hình của tính nhạy cảm là da cháy nắng, đau nghiêm trọng có thể xuất hiện khi vỗ nhẹ hoặc tắm nước ấm.
Tính nhạy cảm cực kì quan trọng đối với đau và nhạy cảm đau (tenderness) ở mô sâu. Tạng bình thường không nhạy cảm với kích thích cơ học và kích thích nhiệt, mặc dù tạng rỗng khi bị giãn sẽ gây ra khó chịu. Ngược lại, khi tạng bị ảnh hưởng bởi một quá trình viêm, các cấu trúc sâu như khớp hay tạng rỗng trở nên cực kì nhạy cảm với kích thích cơ học.
Một số lượng lớn các sợi hướng tâm Aδ và C chi phối cho tạng hoàn toàn không nhạy cảm khi mô ở đó đang trong tình trạng bình thường, không viêm, không chấn thương. Đó là vì chúng không thể bị hoạt hóa bởi các kích thích cơ học hay nhiệt đã biết và cũng không tự động hoạt hóa. Tuy nhiên, trong trường hợp xuất hiện các chất trung gian gây viêm, những dây hướng tâm này trở nên nhạy cảm với các kích thích cơ học. Những dây hướng tâm này được gọi là thụ cảm thể đau lặng (silent nociceptors) và có thể giải thích là dưới tình trạng bệnh lí, những cấu trúc sâu không có tính nhạy cảm có thể trở thành nguồn gốc gây ra cơn đau nghiêm trọng và nhạy cảm đau. Dưới pH thấp, prostaglandin, leukotriens và những chất trung gian gây viêm khác như bradykinin đóng vai trò quan trọng trong tính nhạy cảm.
Viêm làm tăng cường các thụ cảm thể đau: Các thụ cảm thể đau cũng có chức năng tác động thần kinh (neuroeffector). Hầu hết các thụ thể đau chứa các chất trung gian có bản chất là polypeptide được giải phóng từ các nhánh ngoại biên tận cùng khi được hoạt hóa (Hình 18-2). Một ví dụ là chất P, một peptide gồm 11 amino acid. Chất P được giải phóng từ các thụ cảm thể đau và có nhiều tác dụng sinh học. Đó là một chất giãn mạch mạnh, giải phóng các hạt dưỡng bào chứa chất hóa hướng động với bạch cầu và tăng sự sản xuất và giải phóng các chất trung gian gây viêm. Một điều thú vị là, sự sụt giảm chất P ở khớp trên thực nghiệm sẽ làm giảm mức độ của viêm khớp. Các thụ cảm thể đau không chỉ đơn thuần là một thành phần truyền tín hiệu thụ động về các mối đe dọa gây tổn thương mô mà còn đóng vai trò chủ động trong việc bảo vệ mô thông qua chức năng tác động thần kinh tại chỗ.

CƠ CHẾ TRUNG ƯƠNG
Tủy sống và đau quy chiếu: Sợi trục của đường dẫn truyền cảm giác đau hướng tâm đi vào tủy sống thông qua rễ lưng. Chúng kết thúc tại sừng sau tủy sống trong chất xám (Hình 18-3). Tận cùng của sợi trục đường dẫn truyền cảm giác đau hướng tâm sẽ tiếp nối với các neuron của tủy sống mà có vai trò dẫn truyền tín hiệu đau đến vùng não liên quan đến nhận cảm đau. Khi đường dẫn truyền hướng tâm bị kích thích bởi các kích thích có hại, chúng giải phóng chất trung gian dẫn truyền thần kinh từ đầu tận thần kinh làm hoạt hóa các neuron ở tủy sống. Chất trung gian dẫn truyền thần kinh chủ yếu được giải phóng là glutamate, nhanh chóng hoạt hóa neuron sừng sau tủy sống. Các thụ cảm thể đau cũng giải phóng ra chất P và peptide liên quan đến gen calcitonin (calcitonin gene-related peptide), chúng gây ra sự hoạt hóa chậm và kéo dài hơn ở neuron sừng sau tủy sống. Sợi trục của mỗi đường hướng tâm sẽ tiếp nối với nhiều neuron tủy sống và mỗi neuron tủy sống cũng nhận nhiều đường dẫn truyền hướng tâm.
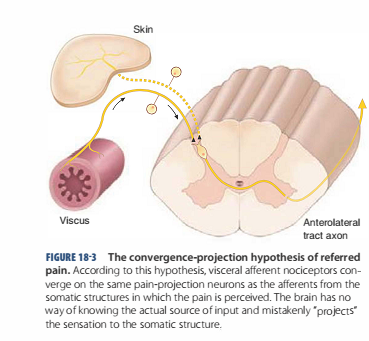
Sự hội tụ của các đường cảm giác vào một neuron dẫn truyền cảm giác đau của tủy sống có ý nghĩa cực kì quan trọng bởi vì đây là cơ sở của hiện tượng đau quy chiếu. Tất cả các neuron tủy sống mà nhận các luồng tín hiệu từ tạng và các cấu trúc cơ xương ở sâu thì đều nhận các luồng tín hiệu từ da. Sự hội tụ này được xác định bởi hạch rễ lưng của đốt tủy chi phối cảm giác cho cấu trúc đó. Ví dụ, đường cảm giác hướng tâm chi phối cảm giác cho phần trung tâm cơ hoành có nguồn gốc từ hạch rễ lưng của đốt sống cổ ba và bốn. Đường hướng tâm với thân tế bào nằm trong cùng hạch này chi phối cảm giác cho da vùng vai và vùng cổ dưới.Vì thế, luồng tín hiệu cảm giác đau từ cả vai và trung tâm cơ hoành đều hội tụ về neuron dẫn truyền cảm giác đau ở đốt tủy cổ ba và bốn. Bởi vì sự hội tụ này và thực tế thì các neuron ở tủy sống thường được hoạt hóa nhiều bởi các luồng cảm giác hướng tâm từ da, nên sự hoạt hóa các neuron tủy sống bởi luồng cảm giác hướng tâm từ cấu trúc sâu bị xác định nhầm bởi bệnh nhân ở một vùng gần như tương ứng với vùng da được chi phối bởi cùng đốt tủy. Vì thế, viêm gần trung tâm cơ hoành thường được bệnh nhân thuật lại là khó chịu tại vai. Sự nhầm chỗ về mặt không gian ở nơi xuất hiện cảm giác đau với vùng tổn tương này thì được biết đến là hiện tượng đau quy chiếu.
Đường dẫn truyền hướng lên của cảm giác đau: Phần lớn neuron tủy sống mà tiếp nối với đường dẫn truyền cảm giác hướng tâm thì có sợi trục đến đồi thị đối bên. Những sợi trục này tạo nên bó gai thị đối bên, bó này nằm ở phía trước ngoài của chất trắng tủy sống, bờ ngoài hành não và phần ngoài cầu não và trung não. Đường gai thị là đường dẫn truyền chủ yếu cảm giác đau ở người. Sự gián đoạn của đường dẫn truyền này gây ra suy giảm vĩnh viễn cảm giác đau và nhận biết nhiệt độ.
Bó gai thị cho sợi trục hướng lên đến một vài vùng của đồi thị. Có một sự phân tán lớn tín hiệu đau ở những vùng đồi thị này đến một vài vùng vỏ não khác nhau và chi phối các khía cạnh khác nhau của cảm giác đau (Hình 18-4). Một trong các nhánh ở đồi thị sẽ đến vùng vỏ não chi phối cảm giác thân thể. Nhánh này đơn thuần hoàn toàn chỉ dẫn truyền các tính chất liên quan đến cảm giác đau, ví dụ: vị trí,cường độ và tính chất. Các nhánh từ đồi thị khác đến vùng vỏ não liên kết với các đáp ứng cảm xúc như hồi đai và các vùng khác nhau của thùy trán bao gồm cả vỏ thùy đảo. Những đường dẫn truyền này đến vỏ thùy trán chịu trách nhiệm cho khía cạnh cảm xúc khó chịu của đau. Khía cạnh cảm xúc này của đau tạo ra sự chịu đựng và kiểm soát hành vi mạnh mẽ. Vì khía cạnh này mà sợ là một thuộc tính hằng định kèm theo đau. Như một hệ quả, chấn thương hoặc tổn thương do phẫu thuật ở vỏ não vùng trán được hoạt hóa bởi kích thích đau có thể làm suy giảm sự tác động lên cảm xúc do đau trong khi bảo tồn được phần lớn khả năng của người bệnh trong việc nhận ra được các kích thích có hại như kích thích đau.

ĐIỀU HÒA ĐAU (PAIN MODULATION)
Đau gây ra bởi những chấn thương tương tự nhau có thể khác nhau trong những trường hợp khác nhau và ở những người khác nhau. Ví dụ, vận động viên điền kinh có thể phát hiện gãy xương nặng chỉ bằng một cơn đau nhẹ và trong một cuộc khảo sát của Beecher trong thế chiến thứ II thì nhiều người lính không cảm thấy khó chịu với vết thương của mình, trong khi cùng một vết thương như thế có gây đau đớn ở những người dân thường. Hơn thế nữa, ngay cả khi được khuyên rằng điều trị sẽ làm giảm đau cũng đã có tác dụng giảm đau đáng chú ý (the placebo effect). Mặt khác, nhiều bệnh nhân tìm thấy những vết thương nhỏ như vết kim tiêm tĩnh mạch thì đã hoảng hốt và không chịu đựng được, việc luôn nghĩ về vết thương đó sẽ gây đau có thể làm tăng cường cơn đau ngay cả khi không có kích thích có hại. Khi bệnh nhân được nói rằng đau sẽ nặng lên sau khi tiêm một chất không gây hại cũng có thể làm tăng cường độ đau của bệnh nhân (the nocebo effect).
Ảnh hưởng mạnh mẽ của sự trông chờ hay các thay đổi về tâm lí khác lên nhận cảm cường độ đau thì được giải thích bằng các vòng não (brain circuits) điều hòa hoạt động đường dẫn truyền cảm giác đau. Một trong những vòng này liên kết với hạ đồi, nào giữa, hành tủy và nó kiểm soát có chọn lọc các neuron dẫn truyền cảm giác đau ở tủy sống thông qua một đường dẫn truyền hướng xuống (Hình 18-4).
Các nghiên cứu về hình ảnh não người liên quan đến vòng điều hòa đau về tác dụng giảm đau liên quan đến: sự chú ý (attention), sự gợi ý (suggestion) và dùng thuốc giảm đau opioid (Hình 18-5). Hơn thế nữa, mỗi cấu trúc thành phần của đường dẫn truyền có chứa opioid receptor và nhạy cảm với việc sử dụng thuốc opioid. Ở động vật, tổn thương đường điều hòa hướng xuống này làm giảm tác dụng giảm đau của việc dùng thuốc opioid như morphine. Cùng với receptor opioid, các nhân thành phần của vòng điều hòa chứa các peptides opioid nội sinh như enkephalins và β-endorphin.

Cách đáng tin nhất để hoạt hóa hệ thống điều hòa qua trung gian opioid nội sinh là gợi ý cho bệnh nhân nghĩ là sẽ giảm đau hoặc bằng cách hướng sự chú ý của bệnh ra khỏi các chấn thương gây đau. Trong thực tế, giảm đau nhờ opioid nội sinh thì được giải phóng sau phẫu thuật và ở bệnh nhân được cho dùng giả dược để giảm đau.
Vòng điều hòa đau có thể tăng cường cũng như giảm đau. Các neuron ức chế đau hay tăng cường đau ở hành tủy đến và kiểm soát các neuron dẫn truyền cảm giác đau. Bởi vì các neuron dẫn truyền cảm giác đau có thể được hoạt hóa bởi các neuron điều hòa, nên về mặt lí thuyết có thể tạo ra tín hiệu đau mà không cần các kích thích có hại ở ngoại biên. Trong thực tế, các nghiên cứu hình ảnh chức năng ở người cho thấy tăng hoạt động của các vòng điều hòa này trong đau đầu migraine. Một vòng trung ương mà làm tăng cường đau có thể góp phần trong việc thấy rằng đau có thể giảm bớt bởi sự gợi ý hoặc tăng cường bởi sự nghĩ ngợi về nó và từ đây sẽ cung cấp một hệ thống để hiểu hơn về yếu tố tâm lí đóng góp như thế nào vào các cơn đau mạn tính.
ĐAU DO BỆNH LÍ THẦN KINH
Các tổn thương đường dẫn truyền cảm giác đau trung ương hay ngoại biên thường làm mất hoặc giảm cảm giác đau. Có nghịch lí là tổn thương hoặc rối loạn chức năng của những đường này cũng có thể gây đau. Ví dụ, tổn thương dây thần kinh ngoại biên, như trong bệnh lí thần kinh do đái tháo đường hoặc tổn thương đường dẫn truyền hướng tâm như trong herpes zoster, có thể gây đau ở phần cơ thể được chi phối bởi dây thần kinh tổn thương. Đau có thể xảy ra do tổn thương thần kinh trung ương, ví dụ ở một vài bệnh nhân chấn thương hoặc tổn thương mạch máu chi phối tủy sống, thân não hoặc đồi thị mà chứa đường dẫn truyền cảm giác đau. Những cơn đau do thần kinh như vậy thường nặng và thường không đáp ứng với các điều trị đau thông thường.
Đau do thần kinh thường có cảm giác nóng rát, đau nhói hoặc như bị điện giật và có thể gây ra bởi chạm nhẹ. Những đặc điểm này hiếm gặp ở những loại đau khác. Khi khám, có sự suy giảm cảm giác là một đặc trưng xuất hiện tại vùng đau của bệnh nhân. Hyperpathia, là tăng quá mức cảm giác đau đối với một kích thích vô hại hoặc kích thích nhẹ, cũng là một đặc điểm của đau do thần kinh; bệnh nhân thường phàn nàn rằng một kích thích rất nhẹ di chuyển có thể tạo ra cơn đau nặng (allodynia). Trong trường hợp này, đáng chú ý về mặt lâm sàng là sử dụng miếng dán lidocaine 5% thì hiệu quả đối với bệnh nhân đau do thần kinh sau zona, những người có allodynia nổi bật.
Có rất nhiều cơ chế tham gia vào đau do thần kinh. Như trong nhạy cảm hóa các thụ cảm thể đau, tổn thương đường dẫn truyền hướng tâm, bao gồm cả thụ cảm thể đau, chúng trở nên cực kì nhạy cảm với các kích thích cơ học và có thể tự tạo ra xung động mà không cần kích thích. Tăng nhạy cảm và tăng hoạt động tự động là do một phần là tăng mật độ các kênh natri ở sợi thần kinh tổn thương. Tổn thương đường hướng tâm cũng có thể làm tăng nhạy cảm với norepinephrine. Điều thú vị là các neuron tủy sống dẫn truyển cảm giác đau nghừng nhận các luồng tín hiệu đi vào cũng có thể trở nên tự hoạt hóa. Vì vậy, cả quá hoạt hệ thần kinh trung ương hay ngoại biên đều có thể gây đau.
Duy trì đau do giao cảm: Những bệnh nhân có tổn thương thần kinh ngoại biên thỉnh thoảng xuất hiện đau tự phát ở vùng chi phối của dây đó. Cơn đau này thường được mô tả là nóng rát. Cơn đau thường bắt đầu sau khoảng vài giờ đến vài ngày hoặc thậm chí vài tuần và kèm theo bởi sưng chi, mất xương quanh khớp và thay đổi tại khớp ở các khớp xa. Đau có thể giảm bởi các thuốc giảm đau tại chỗ chẹn sự chi phối giao cảm đến chi ảnh hưởng. Tổn thương đường dần truyền hướng tâm cảm giác đau có thể gây ra sự nhạy cảm với adrenergic và có thể bị hoạt hóa bởi sự kích thích giao cảm. Đau tự phát và rối loạn giao cảm theo sau chấn thương có thể gọi là hội chứng đau vùng phức tạp (CRPS). Khi chúng xảy ra sau một nguyên nhân tổn thương thần kinh xác định, được gọi là CRPS II (còn được biết là đau dây thần kinh sau chấn thương hoặc nếu nặng thì là causalgia). Khi một hình ảnh lâm sàng xuất hiện mà không có tổn thương dây thần kinh rõ ràng, nó được gọi là CRPS I (còn được biết đến là phản xạ loạn dưỡng giao cảm). CRPS có thể gây ra bởi nhiều nguyên nhân khác nhau, bao gồm gãy xương, chấn thương mô mềm, nhồi máu cơ tim và đột quỵ (chương 446). CRPS I thường giải quyết bằng điều trị triệu chứng; tuy nhiên khi trở nên dai dẳng, khám chi tiết bệnh nhân thường sẽ phát hiện được tổn thương thần kinh ngoại biên. Mặc dù sinh bệnh học của CRPS còn rất nghèo nàn, nhưng đau và các dấu hiệu của viêm, khi cấp có thể giải quyết bằng chẹn giao cảm trung ương. Có nghĩa rằng hoạt động giao cảm có thể hoạt hóa các thụ cảm thể đau không bị tổn thương khi viêm xuất hiện. Các dấu hiệu của quá hoạt giao cảm nên được xem xét ở bệnh nhân đau sau chấn thương và viêm, đồng thời không thấy nguyên nhân rõ ràng nào khác.

