Mục tiêu:
— Nắm được cơ chế bệnh sinh và các yếu tố nguy cơ bệnh Parkinson.
— Nắm được các triệu chứng lâm sàng và chẩn đoán bệnh Parkinson.
— Biết phương pháp điều trị Parkinson.
— Nắm được các triệu chứng lâm sàng và chẩn đoán bệnh Parkinson.
— Biết phương pháp điều trị Parkinson.
1. Đại cương
1.1. Thuật ngữ
— Hội chứng Parkinson (parkinsonism, parkinson’s syndrom): là hội chứng gồm các triệu chứng run, giảm động và cứng đơ do các nguyên nhân khác nhau.
— Bệnh Parkinson (Parkinson’s disease): hội chứng Parkinson do thoái hoá não.
— Bệnh Parkinson gia đình (famillial Parkinson’s disease).
— Bệnh Parkinson tản phát (sporadic Parkinson’s disease).
— Bệnh Parkinson (Parkinson’s disease): hội chứng Parkinson do thoái hoá não.
— Bệnh Parkinson gia đình (famillial Parkinson’s disease).
— Bệnh Parkinson tản phát (sporadic Parkinson’s disease).
1.2. Dịch tễ
Đây là bệnh thường gặp ở người cao tuổi, xu hướng mắc bệnh tăng lên do tuổi thọ trung bình tăng. Tại Mỹ, tỷ lệ mắc bệnh trong cộng đồng là 120/100.000 dân da trắng, ở lứa tuổi trên 65 tỷ lệ đó là 1 – 1,5%. Ở Châu Âu, tỷ lệ mắc bệnh Parkinson ở những người trên 65 tuổi là 1,6%. Tại Việt Nam, tỷ lệ mắc bệnh Parkinson so với các bệnh thần kinh khác là khoảng 1,6%.
1.3. Đặc điểm giải phẫu và giải phẫu bệnh
— Các triệu chứng của bệnh Parkinson là do sự bất thường của hệ ngoại tháp, mà chủ yếu là hệ thống xám trung ương. Một số nhân xám chính có liên quantới cơ chế bệnh sinh của bệnh là thể vân và liềm đen.
Người ta gắn bèo nhạt với liềm đen là thể vân cũ, nhân đuôi với nhân bèo sẫm là thể vân mới. Tổn thương thể vân cũ gây ra hội chứng Parkinson.
— Trong bệnh Parkinson tổn thương chủ yếu ở liềm đen mà đặc biệt là các tế bào sắc tố ở phần đặc của liềm đen. Trên hình ảnh vi thể thấy các thể vùi bắt màu ưa acid có trong bào tương tế bào liềm đen, đó là thể Lewy. Ngày nay các tác giả cho rằng một protein tiền xinap là synuclein khi lắng đọng trong tế bào liềm đen là thành phần chính của thể Lewy.
Người ta gắn bèo nhạt với liềm đen là thể vân cũ, nhân đuôi với nhân bèo sẫm là thể vân mới. Tổn thương thể vân cũ gây ra hội chứng Parkinson.
— Trong bệnh Parkinson tổn thương chủ yếu ở liềm đen mà đặc biệt là các tế bào sắc tố ở phần đặc của liềm đen. Trên hình ảnh vi thể thấy các thể vùi bắt màu ưa acid có trong bào tương tế bào liềm đen, đó là thể Lewy. Ngày nay các tác giả cho rằng một protein tiền xinap là synuclein khi lắng đọng trong tế bào liềm đen là thành phần chính của thể Lewy.
2. Cơ chế bệnh sinh, nguyên nhân và các yếu tố nguy cơ
2.1. Cơ chế bệnh sinh
2.1.1. Quan điểm giải phẫu sinh lý
Theo quan điểm này, khả năng vận động của cơ thể phụ thuộc vào vỏ não (thuỳ trán) và các nhân xám trung ương như: liềm đen, nhân bèo, nhân dưới đồi… Ở người bình thường, quá trình hưng phấn và ức chế giữa các thành phần của hệ nhân xám lá cân bằng. Ở bệnh Parkinson, do lượng dopamine giảm gây mất cân bằng sự hưng phấn và ức chế trong hệ thống nhân xám, làm giảm hoạt hoá vỏ não, gây rối loạn vận động.
2.1.2. Quan điểm sinh hoá
— Bệnh Parkinson là do sự mất cân bằng về vai trò của hai chất trung gian hoá học là dopamine và acetylcholin. Ở người bình thường, dopamine tập trung nhiều nhất ở nhân đuôi, nhân bèo và liềm đen. Dopamine ức chế hoạt tính của nhân đuôi(cựu thể vân) còn acetylcholin thì kích thích hoạt tính của nhân đuôI, vai trò của hai chất này là cân bằng nhau. Khi lượng dopamine giảm thì hoạt tính của acetylcholin tăng lên một cách tương đối, mặt khác acetylcholin là một chất dẫn truyền kiểu kích thích, vì vậy gây nên các triệu chứng căng cứng của bệnh nhân mắc Parkinson.
— Ngoài dopamine, trong bệnh Parkinson còn có thể thấy rối loạn của nhiều chất dẫn truyền thần kinh khác: serotonin, cholecystokinin, chất P, enkephalin…
— Ngoài dopamine, trong bệnh Parkinson còn có thể thấy rối loạn của nhiều chất dẫn truyền thần kinh khác: serotonin, cholecystokinin, chất P, enkephalin…
2.1.3. Thiếu oxy hoá
Ở bệnh Parkinson quá trình oxy hóa protid, lipid tăng cao hơn bình thường, đồng nghĩa với việc tạo ra nhiều gốc tự do có hại cho tế bào nói chung và nhất là tế bào não. Các chất oxy hoá là yếu tố nguy cơ chính gây nhiễm độc thần kinh bao gồm, các rối loạn thoái hoá. Các thành phần dưới tế bào như ty lạp thể, màng tế bào và các cấu trúc dưới tế bào khác của tế bào thần kinh là mục tiêu tấn công của các chất độc thần kinh bao gồm các gốc tự do. Một quan điểm mới trong cơ chế bệnh sinh bệnh Parkinson là hiện tượng chết tế bào theo chương trình (apoptosis) đang được nghiên cứu.
2.2. Nguyên nhân và các yếu tố nguy cơ
Marsden và J.Jankovic chia hội chứng Parkinson thành 4 nhóm lớn:
— Hội chứng Parkinson nguyên phát: bệnh Parkinson, bệnh Parkinson thiếu niên.
— Hội chứng Parkinson do thoái hoá nhiều hệ: liệt trên nhân tiến triển, thoái hoá liềm đen – thể vân, hội chứng Shy – Drager…
— Hội chứng Parkinson di truyền: có một số bệnh như bệnh tiểu thể Lewy lan toả, bệnh Huntington, bệnh Wilson.
— Hội chứng Parkinson mắc phải (thứ phát): hội chứng Parkinson do nhiễm khuẩn, thuốc an thần, do nhiễm độc, do chấn thương và do mạch máu.
— Hội chứng Parkinson do thoái hoá nhiều hệ: liệt trên nhân tiến triển, thoái hoá liềm đen – thể vân, hội chứng Shy – Drager…
— Hội chứng Parkinson di truyền: có một số bệnh như bệnh tiểu thể Lewy lan toả, bệnh Huntington, bệnh Wilson.
— Hội chứng Parkinson mắc phải (thứ phát): hội chứng Parkinson do nhiễm khuẩn, thuốc an thần, do nhiễm độc, do chấn thương và do mạch máu.
Một số yếu tố sau đây được coi như là các yếu tố nguy cơ mắc bệnh
2.2.1. Tuổi và giới
Bệnh Parkinson được coi như là bệnh của người cao tuổi. Những thống kê dịch tễ cho thấy tỷ lệ mắc bệnh cao rõ rệt ở những người trên 65 tuổi. Cả nam và nữ đều có thể mắc bệnh Parkinson, tuy nhiên các tác giả đều cho rằng tỷ lệ mắc bệnh ở nam cao hơn nữ. Ở Italia, tỷ lệ mắc bệnh giữa nam/nữ là 1,6. Các nghiên cứu ở Việt Nam cho thấy tỷ lệ mắc bệnh giữa nam/nữ khoảng 1,7.
2.2.2. Nghề nghiệp và môi trường
Mọi đối tượng đều có thể mắc Parkinson, những nghiên cứu gần đây cho thấy một số nghề có nguy cơ mắc bệnh Parkinson cao là: nghề giáo viên, nghề y, nghề hàn, nghề nông, thợ hầm lò, tiếp xúc với kim loại nặng… Đồng thời đã gây được bệnh Parkinson trên thực nghiệm bằng cách tiêm chất MPTP (1methyl 4phenyl 1, 2, 3, 6 tetrahydropiridin) trên khỉ.
2.2.3. Yếu tố di truyền
Những nghiên cứu về mối liên hệ giữa bệnh Parkinson và biến đổi các gen ở người khẳng định rằng di truyền là một yếu tố nguy cơ mắc bệnh.
Các gen đã và đang được các tác giả trên thế giới nghiên cứu là gen Alpha synuclein nằm trên nhiễm sắc thể số 4, gen Parkin nằm trên nhiễm sắc thể số 6, gen ApoE nằm trên nhiễm sắc thế số 19 và gen TAU nằm trên nhiễm sắc thể số 17. Một số gen khác được phát hiện gần đây như PARK – 6 nằm trên nhiễm sắc thể số 1, gen Cytochrome P450(CYP2D6)…
2.2.4. Các yếu tố làm giảm nguy cơ mắc bệnh
— Thuốc lá: hút thuốc nói chung và nicotin nói riêng có thể là một yếu tố bảo vệ thần kinh. Trên thực nghiệm nicotin kích thích sự giải phóng dopamine ở thể vân.
— Cà phê: cùng với thuốc lá, cà phê cũng được coi như yếu tố bảo vệ trong bệnh Parkinson do cafein làm tăng hoạt tính các thụ cảm thể dopamine.
— Cà phê: cùng với thuốc lá, cà phê cũng được coi như yếu tố bảo vệ trong bệnh Parkinson do cafein làm tăng hoạt tính các thụ cảm thể dopamine.
3. Triệu chứng và chẩn đoán bệnh Parkinson
3.1. Triệu chứng lâm sàng
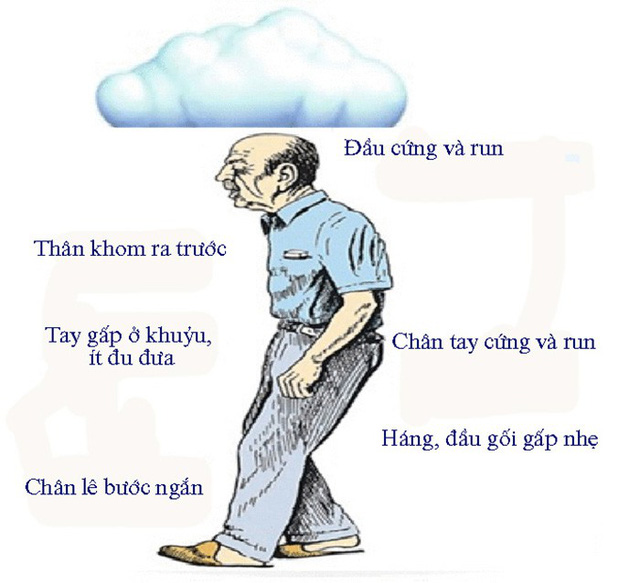
— Ở giai đoạn sớm bệnh Parkinson có thể biểu hiện với các triệu chứng: hay gặp có thể là: mệt mỏi, đau cơ, vụng về khi thực hiện các động tác đơn giản (đi tất, đi giầy, đi dép…), rối loạn chữ viết (micrographia), táo bón, giảm hoạt động một tay khi vận động, vã mồ hôi và bong vảy da ở mặt, gối. Cũng có khi triệu chứng sớm là triệu chứng run khi nghỉ không liên tục, kín đáo.
— Đến khi điển hình, bệnh Parkinson biểu hiện bằng 3 triệu chứng cơ bản:
+ Run: run khi nghỉ, thấy rõ ở ngọn chi, môi, lưỡi. Run thường khu trú ở một bên cơ thể trong nhiều năm đầu, xuất hiện khá sớm, run nhỏ có tần số 4 – 8 chu kỳ/ giây, thường là run ở tư thế nửa nghỉ, khi làm động tác hữu ý không run, run có thể tạm mất nhưng sau đó lại tái diễn, khi ngủ hết run, xúc động tăng run. Run là triệu chứng thường gặp, tuy nhiên có trường hợp hoàn toàn không run.
+ Cứng đơ (rigidity): là một trong các triệu chứng quan trọng nhất. Cứng đơ lan tràn quá mức thường thấy ở các cơ chống đối với trọng lực, do đó bệnh nhân thường có tư thế nửa gấp, tăng phản xạ tư thế, giai đoạn sau có hiện tượng răng cưa. Triệu chứng căng cứng thường là triệu chứng sớm nhất.
+ Giảm vận động: mất các động tác tự nhiên của nét mặt, chân, tay, nhất là khi cử động. Mất vẻ biểu lộ tình cảm, nét mặt như người mang mặt nạ, ít chớp mắt, tuy nhiên riêng đôi mắt vẫn còn linh hoạt. Các động tác hữu ý thiếu sự tự nhiên. Giảm vận động là nhóm triệu chứng phức tạp, trong lâm sàng có khi chỉ có triệu chứng này mà không có run và cứng đơ.
Trong các triệu chứng cơ bản thì mức độ giảm vận động có liên quan nhiều nhất tới mức độ tổn thương liềm đen, sau đó đến mức độ cứng đơ. Do vậy giảm vận động là triệu chứng có ý nghĩa nhất trong việc theo dõi tác dộng của điều trị, sự tiến triển của tổn thương liềm đen.
— Các triệu chứng khác:
+ Rối loạn cảm giác: thường có loạn cảm đau, đứng ngồi không yên, nóng bức.
+ Rối loạn phản xạ: phản xạ gân xương, phản xạ mũi mi nhạy, có thể thấy các phản xạ trục như gan tay- cằm, phản xạ vòi, không có phản xạ bệnh lý bó tháp.
+ Rối loạn thần kinh thực vật: hay gặp là tăng tiết, phù, tím tái ngọn chi, rối loạn chức năng dạ dày, rối loạn cương, rối loạn bàng quang cấp, hạ huyết áp tư thế.
+ Rối loạn tâm thần: có triệu chứng trầm cảm, một số ít có thể có ảo thị, trí tuệ còn tốt, có thể gặp sa sút trí tuệ ở giai đoạn nặng.
— Đặc điểm lâm sàng ở bệnh nhân khởi phát bệnh sớm và có yếu tố di truyền: triệu chứng lâm sàng ở những bệnh nhân mắc Parkinson khởi phát bệnh khi còn trẻ (trước 45 tuổi) và những người có yếu tố gia đình so với những bệnh nhân Parkinson thông thường có một số điểm khác biệt chú ý:
+ Những bệnh nhân này đáp ứng tốt với liệu pháp dopamine, ít có sa sút trí tuệ (dementia) và thường có loạn vận động do L – dopa sớm hơn so với bệnh nhân cao tuổi.
+ Ở bệnh nhân xuất hiện đột biến gen alpha synuclein ít thấy triệu chứng run khi nghỉ, hay gặp giảm vận động và cứng đơ.
— Đến khi điển hình, bệnh Parkinson biểu hiện bằng 3 triệu chứng cơ bản:
+ Run: run khi nghỉ, thấy rõ ở ngọn chi, môi, lưỡi. Run thường khu trú ở một bên cơ thể trong nhiều năm đầu, xuất hiện khá sớm, run nhỏ có tần số 4 – 8 chu kỳ/ giây, thường là run ở tư thế nửa nghỉ, khi làm động tác hữu ý không run, run có thể tạm mất nhưng sau đó lại tái diễn, khi ngủ hết run, xúc động tăng run. Run là triệu chứng thường gặp, tuy nhiên có trường hợp hoàn toàn không run.
+ Cứng đơ (rigidity): là một trong các triệu chứng quan trọng nhất. Cứng đơ lan tràn quá mức thường thấy ở các cơ chống đối với trọng lực, do đó bệnh nhân thường có tư thế nửa gấp, tăng phản xạ tư thế, giai đoạn sau có hiện tượng răng cưa. Triệu chứng căng cứng thường là triệu chứng sớm nhất.
+ Giảm vận động: mất các động tác tự nhiên của nét mặt, chân, tay, nhất là khi cử động. Mất vẻ biểu lộ tình cảm, nét mặt như người mang mặt nạ, ít chớp mắt, tuy nhiên riêng đôi mắt vẫn còn linh hoạt. Các động tác hữu ý thiếu sự tự nhiên. Giảm vận động là nhóm triệu chứng phức tạp, trong lâm sàng có khi chỉ có triệu chứng này mà không có run và cứng đơ.
Trong các triệu chứng cơ bản thì mức độ giảm vận động có liên quan nhiều nhất tới mức độ tổn thương liềm đen, sau đó đến mức độ cứng đơ. Do vậy giảm vận động là triệu chứng có ý nghĩa nhất trong việc theo dõi tác dộng của điều trị, sự tiến triển của tổn thương liềm đen.
— Các triệu chứng khác:
+ Rối loạn cảm giác: thường có loạn cảm đau, đứng ngồi không yên, nóng bức.
+ Rối loạn phản xạ: phản xạ gân xương, phản xạ mũi mi nhạy, có thể thấy các phản xạ trục như gan tay- cằm, phản xạ vòi, không có phản xạ bệnh lý bó tháp.
+ Rối loạn thần kinh thực vật: hay gặp là tăng tiết, phù, tím tái ngọn chi, rối loạn chức năng dạ dày, rối loạn cương, rối loạn bàng quang cấp, hạ huyết áp tư thế.
+ Rối loạn tâm thần: có triệu chứng trầm cảm, một số ít có thể có ảo thị, trí tuệ còn tốt, có thể gặp sa sút trí tuệ ở giai đoạn nặng.
— Đặc điểm lâm sàng ở bệnh nhân khởi phát bệnh sớm và có yếu tố di truyền: triệu chứng lâm sàng ở những bệnh nhân mắc Parkinson khởi phát bệnh khi còn trẻ (trước 45 tuổi) và những người có yếu tố gia đình so với những bệnh nhân Parkinson thông thường có một số điểm khác biệt chú ý:
+ Những bệnh nhân này đáp ứng tốt với liệu pháp dopamine, ít có sa sút trí tuệ (dementia) và thường có loạn vận động do L – dopa sớm hơn so với bệnh nhân cao tuổi.
+ Ở bệnh nhân xuất hiện đột biến gen alpha synuclein ít thấy triệu chứng run khi nghỉ, hay gặp giảm vận động và cứng đơ.
3.2. Các xét nghiệm cận lâm sàng
3.2.1. Xét nghiệm máu, dịch não tuỷ
Các xét nghiệm thông thường đều trong giới hạn bình thường, trong một số trường hợp nó giúp cho chẩn đoán phân biệt hội chứng Parkinson do các nguyên nhân khác nhau.
3.2.2. Các phương pháp chẩn đoán hình ảnh
— Chụp cắt lớp vi tính: có thể thấy hình ảnh teo não, vôi hoá ở não, giãn các não thất nhưng không có giá trị quyết định đối với bệnh Parkinson. Phương pháp này chỉ giúp chẩn đoán các nguyên nhân gây hội chứng Parkinson.
— Chụp cộng hưởng từ: có thể thấy hình ảnh teo phần đặc của liềm đen, thu hẹp chất đen ở thân não, trên ảnh T2 thấy liềm đen giảm cường độ tín hiệu so với nhóm chứng. Ngoài ra chụp cộng hưởng từ cũng phát hiện được các nguyên nhân gây hội chứng Parkinson thứ phát.
— Chụp cắt lớp vi tính với điện tử dương (position emistion tomography: PET): dùng các chất đánh dấu phát xạ để đánh giá tình trạng các tế bào thần kinh sản xuất dopamine ở liềm đen hoặc đánh giá tình trạng các thụ thể dopamine ở thể vân.
— Chụp cắt lớp vi tính đơn photon (single position emision computer tomography: SPECT): phương pháp này sử dụng các chất đánh dấu đánh giá sự hấp thu phóng xạ của các hạch nền não.
Chụp cắt lớp vi tính với điện tử dương và chụp cắt lớp vi tính đơn photon có thể xác định bệnh Parkinson giai đoạn sớm (tiền lâm sàng) và chẩn đoán phân biệt hội chứng Parkinson do các nguyên nhân khác.
— Chụp cộng hưởng từ: có thể thấy hình ảnh teo phần đặc của liềm đen, thu hẹp chất đen ở thân não, trên ảnh T2 thấy liềm đen giảm cường độ tín hiệu so với nhóm chứng. Ngoài ra chụp cộng hưởng từ cũng phát hiện được các nguyên nhân gây hội chứng Parkinson thứ phát.
— Chụp cắt lớp vi tính với điện tử dương (position emistion tomography: PET): dùng các chất đánh dấu phát xạ để đánh giá tình trạng các tế bào thần kinh sản xuất dopamine ở liềm đen hoặc đánh giá tình trạng các thụ thể dopamine ở thể vân.
— Chụp cắt lớp vi tính đơn photon (single position emision computer tomography: SPECT): phương pháp này sử dụng các chất đánh dấu đánh giá sự hấp thu phóng xạ của các hạch nền não.
Chụp cắt lớp vi tính với điện tử dương và chụp cắt lớp vi tính đơn photon có thể xác định bệnh Parkinson giai đoạn sớm (tiền lâm sàng) và chẩn đoán phân biệt hội chứng Parkinson do các nguyên nhân khác.
3.3. Chẩn đoán
3.3.1. Chẩn đoán xác định
Chẩn đoán xác định bệnh có thể tuân thủ theo các bước như sau:
— Có thể là bệnh Parkinson nếu có một trong các triệu chứng run lúc nghỉ hoặc ở một tư thế, cứng đơ, giảm vận động.
— Nhiều khả năng là bệnh Parkinson nếu có hai trong các triệu chứng run lúc nghỉ, cứng đơ, giảm vận động, tư thế bất an.
— Chẩn đoán chắc chắn bệnh Parkinson nếu có cả 3 triệu chứng chính hoặc 2 triệu chứng với triệu chứng không đối xứng, loại trừ các nguyên nhân gây hội chứng Parkinson thứ phát hoặc run lúc nghỉ, triệu chứng không đối xứng, đáp ứng tốt với L – dopa.
— Nhiều khả năng là bệnh Parkinson nếu có hai trong các triệu chứng run lúc nghỉ, cứng đơ, giảm vận động, tư thế bất an.
— Chẩn đoán chắc chắn bệnh Parkinson nếu có cả 3 triệu chứng chính hoặc 2 triệu chứng với triệu chứng không đối xứng, loại trừ các nguyên nhân gây hội chứng Parkinson thứ phát hoặc run lúc nghỉ, triệu chứng không đối xứng, đáp ứng tốt với L – dopa.
3.3.2. Chẩn đoán giai đoạn của bệnh Parkinson
— Giai đoạn 1: có các dấu hiệu một bên cơ thể, nhưng chức năng chưa suy giảm hoặc chỉ giảm tối thiểu.
— Giai đoạn 2: có các dấu hiệu ở một bên gây suy giảm chức năng ở mức độ nào đó ,nhưng không mất thăng bằng.
— Giai đoạn 3: có triệu chứng cả hai bên cơ thể với tư thế không vững (mất thăng bằng), bệnh nhân vẫn tự chủ được trong hoạt động tuy có bị hạn chế.
— Giai đoạn 4: bị suy giảm chức năng nặng, nhưng vẫn có thể đi đứng được với sự hỗ trợ một phần.
— Giai đoạn 5: bệnh nhân phải ngồi xe lăn hoặc tại giường, không tự chủ.
— Giai đoạn 1: có các dấu hiệu một bên cơ thể, nhưng chức năng chưa suy giảm hoặc chỉ giảm tối thiểu.
— Giai đoạn 2: có các dấu hiệu ở một bên gây suy giảm chức năng ở mức độ nào đó ,nhưng không mất thăng bằng.
— Giai đoạn 3: có triệu chứng cả hai bên cơ thể với tư thế không vững (mất thăng bằng), bệnh nhân vẫn tự chủ được trong hoạt động tuy có bị hạn chế.
— Giai đoạn 4: bị suy giảm chức năng nặng, nhưng vẫn có thể đi đứng được với sự hỗ trợ một phần.
— Giai đoạn 5: bệnh nhân phải ngồi xe lăn hoặc tại giường, không tự chủ.
3.3.3. Chẩn đoán phân biệt
— Run tuổi già: trong bệnh Parkinson có thể gặp các trường hợp chỉ có run đơn thuần còn gọi là thể run chiếm ưu thế (khoảng 10%). Những trường hợp này cần phân biệt với run tuổi già. Run tuổi già thường gặp ở người trên 70 tuổi, run xuất hiện khi vận động hoặc run tư thế, không xảy ra lúc nghỉ ngơi, có thể thấy rõ khi bệnh nhân duỗi thẳng tay để ngửa bàn tay, run xảy ra khi viết và làm động tác tinh vi nhưng không thấy rối loạn chữ viết như trong bệnh Parkinson (chữ viết nhỏ dần). Có thể gặp thể run đầu theo chiều dọc (kiểu gật đầu) hoặc theo chiều ngang (kiểu lắc đầu). Hiếm khi thấy run chân và thường không có tính chất khởi phát từ một bên như trong bệnh Parkinson.
— Run nguyên phát (run gia đình – essential tremor): bệnh nhân có tiền sử gia đình, run chủ yếu thấy kiểu gật đầu hoặc lắc đầu, không thấy run ở mặt và môi, có thể xảy ra ở tuổi thiếu niên, không có các triệu chứng thần kinh khác. Run nguyên phát chiếm 1,3 – 5% tổng số dân ở tuổi trên 65, run nguyên phát thường có biểu hiện bằng run tư thế, triệu chứng run tách rời các biểu hiện thần kinh khác. Hai phương pháp để phân biệt giữa run nguyên phát và bệnh Parkinson là chụp PET và dùng L-dopa.
— Hội chứng Parkinson do thuốc an thần: sau dùng thuốc an thần, khởi phát toàn thân, rối loạn thần kinh thực vật nặng nề hơn, hết triệu chứng khi cắt thuốc an thần hoặc dùng ức chế cholinergic.
— Hội chứng Parkinson căn nguyên mạch máu: có tiền sử đột qụy hoặc bệnh lý mạch máu não, ít gặp triệu chứng run, hay gặp cứng đơ, có thể thấy triệu chứng tổn thương bó tháp, đáp ứng kém với liệu pháp L-dopa.
— Run nguyên phát (run gia đình – essential tremor): bệnh nhân có tiền sử gia đình, run chủ yếu thấy kiểu gật đầu hoặc lắc đầu, không thấy run ở mặt và môi, có thể xảy ra ở tuổi thiếu niên, không có các triệu chứng thần kinh khác. Run nguyên phát chiếm 1,3 – 5% tổng số dân ở tuổi trên 65, run nguyên phát thường có biểu hiện bằng run tư thế, triệu chứng run tách rời các biểu hiện thần kinh khác. Hai phương pháp để phân biệt giữa run nguyên phát và bệnh Parkinson là chụp PET và dùng L-dopa.
— Hội chứng Parkinson do thuốc an thần: sau dùng thuốc an thần, khởi phát toàn thân, rối loạn thần kinh thực vật nặng nề hơn, hết triệu chứng khi cắt thuốc an thần hoặc dùng ức chế cholinergic.
— Hội chứng Parkinson căn nguyên mạch máu: có tiền sử đột qụy hoặc bệnh lý mạch máu não, ít gặp triệu chứng run, hay gặp cứng đơ, có thể thấy triệu chứng tổn thương bó tháp, đáp ứng kém với liệu pháp L-dopa.
4. Điều trị bệnh Parkinson
4.1. Nguyên tắc điều trị bệnh Parkinson
4.1. Nguyên tắc điều trị bệnh Parkinson
— Bệnh Parkinson là bệnh tiến triển mạn tính nên phải điều trị lâu dài.
— Ở bệnh nhân mới mắc nên sử dụng nhóm kháng cholin, amantadin, selegilin, thuốc đồng vận với dopamine. Trì hoãn dùng L – dopa càng dài càng tốt.
— Dùng đơn trị liệu, liều thấp tăng dần, duy trì ở liều tác dụng.
— Ưu tiên hàng đầu là điều trị nội khoa.
— Phẫu thuật chỉ nên sử dụng khi bệnh nhân không đáp ứng với các thuốc hoặc để làm nhóm đối chứng trong nghiên cứu.
— Ở bệnh nhân mới mắc nên sử dụng nhóm kháng cholin, amantadin, selegilin, thuốc đồng vận với dopamine. Trì hoãn dùng L – dopa càng dài càng tốt.
— Dùng đơn trị liệu, liều thấp tăng dần, duy trì ở liều tác dụng.
— Ưu tiên hàng đầu là điều trị nội khoa.
— Phẫu thuật chỉ nên sử dụng khi bệnh nhân không đáp ứng với các thuốc hoặc để làm nhóm đối chứng trong nghiên cứu.
4.2. Các nhóm thuốc điều trị bệnh Parkinson
— Nhóm Alcaloide.
— Các thuốc kháng histamin tổng hợp.
— Nhóm thuốc kháng cholin tổng hợp.
Cơ chế tác động là ức chế hoạt động của hệ cholin ở hệ thần kinh trung ương. Các chất này qua được hàng rào máu não nên có tác dụng tốt trong điều trị và hạn chế được các tác dụng ngoại vi.
— Nhóm thuốc có tác dụng đồng vận với dopamine (dopamine agonist).
Các chất đồng vận dopamine tác động theo cơ chế kích thích trực tiếp các thụ thể dopamine ở màng sau khớp thần kinh (xinap). Tác dụng phụ của nhóm đồng vận dopamine thấy trên tim mạch và tiêu hoá: hạ huyết áp, đau bụng, buồn nôn…
— Các thuốc thay thế dopamine (levo dopa = L – dopa): ưu điểm của L-dopa là bổ sung dopamine kịp thời và đúng cơ chế bệnh sinh. Để khắc phục tác dụng phụ, hiện nay người ta dùng L – dopa dưới dạng kết hợp với chất ức chế men khử carbon là madopar và sinemet. Tuy nhiên, việc cho chỉ định dùng L – dopa để điều trị cần phải cân nhắc kỹ (tuỳ theo lứa tuổi, tuỳ theo giai đoạn của bệnh….) và trì hoãn càng lâu càng tốt vì hiện tượng loạn động do dopamine và những khó khăn trong việc điều trị bệnh.
— Các thuốc ức chế quá trình dị hoá dopamine: thuốc ức chế men oxy hoá amin đơn (selegilin) và các thuốc ức chế men COM (đại diện là tolcapon).
— Nhóm Alcaloide.
— Các thuốc kháng histamin tổng hợp.
— Nhóm thuốc kháng cholin tổng hợp.
Cơ chế tác động là ức chế hoạt động của hệ cholin ở hệ thần kinh trung ương. Các chất này qua được hàng rào máu não nên có tác dụng tốt trong điều trị và hạn chế được các tác dụng ngoại vi.
— Nhóm thuốc có tác dụng đồng vận với dopamine (dopamine agonist).
Các chất đồng vận dopamine tác động theo cơ chế kích thích trực tiếp các thụ thể dopamine ở màng sau khớp thần kinh (xinap). Tác dụng phụ của nhóm đồng vận dopamine thấy trên tim mạch và tiêu hoá: hạ huyết áp, đau bụng, buồn nôn…
— Các thuốc thay thế dopamine (levo dopa = L – dopa): ưu điểm của L-dopa là bổ sung dopamine kịp thời và đúng cơ chế bệnh sinh. Để khắc phục tác dụng phụ, hiện nay người ta dùng L – dopa dưới dạng kết hợp với chất ức chế men khử carbon là madopar và sinemet. Tuy nhiên, việc cho chỉ định dùng L – dopa để điều trị cần phải cân nhắc kỹ (tuỳ theo lứa tuổi, tuỳ theo giai đoạn của bệnh….) và trì hoãn càng lâu càng tốt vì hiện tượng loạn động do dopamine và những khó khăn trong việc điều trị bệnh.
— Các thuốc ức chế quá trình dị hoá dopamine: thuốc ức chế men oxy hoá amin đơn (selegilin) và các thuốc ức chế men COM (đại diện là tolcapon).
4.3. Các phương pháp điều trị khác
— Các phương pháp điều trị phẫu thuật: làm tổn thương, phá huỷ cấu trúc vùng đích dẫn đến thay đổi chức năng
— Các phương pháp điều trị phẫu thuật: làm tổn thương, phá huỷ cấu trúc vùng đích dẫn đến thay đổi chức năng