ĐẠI CƯƠNG:
Định nghĩa:
Đau là triệu chứng chủ quan và phải điều trị cá thể hóa. Đau mạn tính có thể không liên quan đến bất kì triệu chứng thực thể nào. Nên định hướng mức độ đau bằng thang điểm đau.
Phân loại:
- Đau cấp tính thường chỉ cần điều trị tạm thời.
- Đau mạn tính , có thể cần kết hợp điều trị thuốc giảm đau cơ bản với các liều tấn công khi cần thiết.
- Cần chỉ định thuốc chống co giật, chống trầm cảm như gabapentin và thuốc chống trầm cảm 3 vòng (TCAs) trong đau do nguyên nhân thần kinh. Nếu đau không đáp ứng với điều trị thông thường thì có thể áp dụng các phương pháp điều trị không dùng thuốc như phong bế thần kinh, cắt thần kinh giao cảm và liệu pháp nhận thức hành vi.
ĐIỀU TRỊ:
Thuốc:
- Acetaminophen:
+ Tác dụng: Có thể hạ sốt và giảm đau nhưng khong có tác dụng chống viêm hoặc chống ngưng tập tiểu cầu.
+ Chế phẩm và liều lượng: Thuốc acetaminophen 325 đến 1000 mg/mỗi 4-6 giờ (liều tối đa 4g/ngày), có dạng viên, viên tan trong ruột, dung dịch uống, dạng tiêm tĩnh mạch và đặt trực tràng. Thuốc nên dùng liều thấp ở những bệnh nhân bị bệnh gan (dưới 2g/ngày).
+ Tác dụng phụ:
– Ưu điểm chính của thuốc acetaminophen là không ảnh hưởng đén dạ dày.
– Nhiễm độc gan do thuốc có thể trầm trọng và quá liều cấp tính với liều 10-15g có thể gây tử vong do hoại tử gan cấp.
- Aspirin
+ Tác dụng: Giảm đau, hạ sốt, chống viêm, chống ngưng tập tiểu cầu.
+ Chế phẩm và liều lượng:
– 325-650 mg/4h, uống, dùng khi cần (liều tối đa 4g/ngày).
– Nang đặt trực tràng, 300-600 mg/3-4 giờ có thể gây kích ứng niêm mạc dạ dày hơn so với dạng thuốc aspirin thông thường.
– Viên tan trong ruột ít ảnh hưởng đến niêm mạc dạ dày hơn so với dạng thuốc aspirin thông thường.
+ Tác dụng phụ:
– Tác dụng phụ liên quan đến liều lượng thuốc: ù tai, chóng mặt và mất thính lực.
– Rối loạn tiêu hóa và xuất huyết tiêu hóa có thể gặp và nặng.
– Phản ứng quá mẫn, bao gồm co thắt phế quản, phù thanh quản, nổi mề đay thường không phổ biến, nhưng thường gặp hơn ở bệnh nhân hen và polyp mũi.
– Bệnh nhân có phản ứng dị ứng hoặc co thắt phế quản với aspirin không nên dùng NSAIDs.
– Sử dụng liều cao kéo dài có thể dẫn đến viêm thận kẽ và hoại tử nhú thận.
– Aspirin nên được sử dụng thận trọng ở bệnh nhân bị bệnh gan hoặc bệnh thận, rối loạn chảy máu, có thai và những bệnh nhân đang được điều trị thuốc chống đông.
– Tác dụng chống ngưng tập tiểu cầu có thể kéo dài 1 tuần, sau một liều duy nhất.
- Kháng viêm không steroids (NSAIDs)
+ Tác dụng: Giảm đau, hạ sốt và đặc tính kháng viêm thông qua ức chế enzym cyclooxygenase (COX). Tất cả các thuốc nhóm NSAIDs có hiệu quả và độc tính giống nhau, với các tác dụng phụ tương tự như aspirin.
+ Tác dụng phụ:
– NSAIDs có thể làm giảm tác dụng bảo vệ tim mạch của aspirin.
– NSAIDs nên được dùng thận trọng ở những bệnh nhân có giảm chức năng thận hoặc gan.
– Cơ quan Thuốc và Thực phẩm Hoa Kỳ (FDA) đã ban hành cảnh báo các thuốc thuộc nhóm NSAIDs (bao gồm cả thuốc ức chế cyclooxygenase-2 (COX-2)) gây tăng nguy cơ ở các bệnh tim mạch có liên quan đến huyết khối, bao gồm nhồi máu cơ tim, đột quỵ. Chống chỉ định điều trị các nhóm NSAIDs ngay sau phẫu thuật bắc cầu động mạch vành.
- Ketorolac: là thuốc giảm đau nhóm NSAIDs có thể được tiêm bắp (IM) hoặc tĩnh mạch, 15-30 mg/8h và thường được chỉ định sau phẫu thuật; Tuy nhiên, tiêm không quá 5 ngày. Ảnh hưởng chức năng thận nhiều hơn rõ rệt khi dùng đường tiêm bắp so với đường uống.
- Thuốc ức chế men COX-2:
+ Tác dụng: Thuốc ức chế COX-2 ức chế chủ yếu trên cyclooxygenase, một dạng phản ứng của COX và một trung gian hóa học quan trọng của đau và viêm. Thuốc ức chế COX-2 ít ảnh hưởng niêm mạc dạ dày. Thuốc ức chế COX-2 không có tác dụng giảm đau nhiều hơn các NSAID khác.
+ Chế phẩm và liều lượng: hiện đang có loại ức chế chọn lọc COX-2 là celecoxib. Meloxicam cũng có sẵn nhưng ít tác dụng chọn lọc hơn so với COX-2.
+ Tác dụng phụ:
– Dùng kéo dài và liều cao thuốc ức chế COX-2 làm tăng nguy cơ biến cố tim mạch đã được ghi nhận ở một nghiên cứu, nhưng một phân tích đa biến trên các thử nghiệm ngẫu nhiên có nhóm chứng sau này cho thấy không có nguy cơ gia tăng các biến cố tim mạch, nhưng hầu hết bệnh nhân trong các nghiên cứu chỉ nhận một đợt điều trị ngắn celecoxib. Trong khi dữ liệu dược lí cho thấy celecoxib không ảnh hưởng đến tác dụng ức chế tiểu cầu của aspirin hay Plavix, có ý kiến lo ngại về việc tăng nguy cơ huyết khối khi thuốc celecoxib được dùng sau đặt stent mạch vành.
– Thuốc ức chế COX-2 không nên chỉ định ở những bệnh nhân có tiền sử dị ứng hoặc co thắt phế quản khi dùng aspirin hoặc các thuốc thuộc nhóm NSAID khác.
– Celecoxib chống chỉ định ở bệnh nhân dị ứng với thuốc sulfonamid.
- Giảm đau nhóm opoid:
+ Tác dụng: Thuốc giảm đau nhóm opoid là nhóm thuốc có tính chất dược lí tương tự như thuốc phiện hoặc morphine và là thuốc được lựa chọn khi muốn giảm đau mà không cần hạ sốt.
+ Chế phẩm và liều lượng: Bảng 1-1 liệt kê liều giảm đau tương đương.
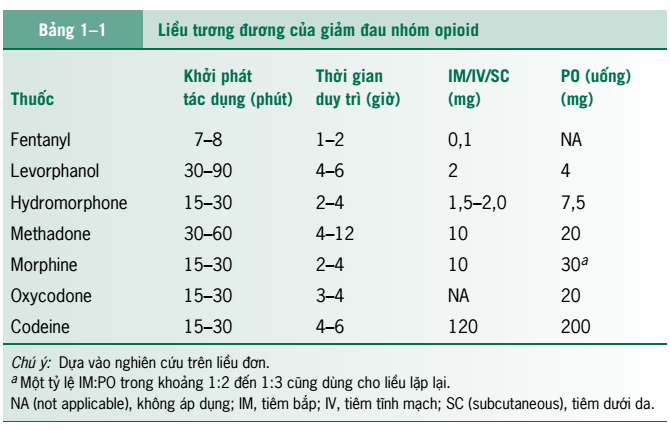
+ Đau kéo dài:
Đau kéo dài cần điều trị thuốc giảm đau liên tục (liều nền) cùng với các liều bổ sung khi cần trong cơn đau cấp với liều khoảng 5% đến 15% liều nền hàng ngày. Liều lượng thuốc cần được duy trì ở mức thấp nhất kiểm soát được triệu chứng đau. Nếu cần thêm quá nhiều liều bổ sung trong cơn đau cấp, liều duy trì nên được tăng lên, hoặc khoảng cách dùng thuốc nên ngắn lại.
Nếu thuốc giảm đau không thể đạt được tác dụng với liều tối đa hoặc nếu các tác dụng phụ không thể dung nạp được, bệnh nhân nên dùng một loại thuốc khác với liều khởi đầu bằng một nửa liều tương đương.
Nếu có thể thì nên dùng thuốc đường uống.
Đường tiêm và thẩm thấu qua da rất hữu ích ở bệnh nhân khó nuốt, nôn hoặc giảm hấp thu tạ đường tiêu hóa.
Tiêm truyền tĩnh amchj liên tục giúp duy trì nồng độ thuốc trong máu ổn định và cho phép điều chỉnh liều lượng nhanh chóng.
Nên sử dụng các thuốc có thời gian bán hủy ngắn như morphine. Bệnh nhân không nghiện ma túy nên được bắt đầu bằng liều thấp nhất có thể, trong khi những bệnh nhân đã dung nạp thuốc nên dùng liều cao hơn.
Phương pháp giảm đau do bệnh nhân tự kiểm soát liều thường dùng để kiểm soát đau sau phẫu thuật hoặc bệnh nhân bị bệnh giai đoạn cuối.
Phương pháp giảm đau do bệnh nhân tự kiểm soát có ưu điểm giúp bệnh nhân kiểm soát đau và giảm lo âu. Bệnh nhân lần đầu sử dụng opoid không nên chỉ định liều nền do có nguy cơ quá liều.
+ Chọn thuốc:
Codein thường kết hợp với aspirin hoặc acetaminophen. Thuốc cũng có tác dụng giảm ho hiệu quả với liều từ 10 đến 15 mg uống/4-6 giờ.
Oxycodone và hydrocodone thường được kê dưới dạng uống và kết hợp với acetaminophen. Thuốc viên hiện có bao gồm dạng kết hợp với oxycodone và acetaminophen với hàm lượng 5 mg/325 mg, hoặc 7,5 mg/325 mg uống mỗi 6 giờ và dạng kết hợp hydrocodone với acetaminophen, 5 mg/325 mg, 5 mg/500 mg, 7,5 mg/325 mg, hoặc 7,5 mg/500 mg uống mỗi 6h. Cần thận trọng tránh quá liều acetaminophen. Dạng thuốc oxycodone có dạng không phối hợp với acetaminophen được chỉ định cho bệnh nhân đòi hỏi liều cao opoid tránh tình trạng ngộ độc acetaminophen.
Các chế phẩm của morphine sulfate gồm dạng giải phóng trung bình và giải phóng chậm (giải phóng trung bình, 5-30 mg uống mỗi 2 đến 8 giờ, giải phóng chậm, 15-120 mg uống mỗi 12 giờ hoặc đặt trực tràng) có thể được sử dụng. Thuốc dạng lỏng có thể sử dụng cho bệnh nhân có sự dung nạp thuốc. Morphine nên được sử dụng thận trọng ở người suy thận.
Meperidine hiện nay không còn được khuyến cáo sử dụng điều trị giảm đau do hiệu quả hạn chế, tác dụng giảm đau ngắn và tạo ra hưng phấn đáng kể.
Methadone rất hiệu quả khi dùng đường uống và giảm các triệu chứng cai thuốc nhóm opoid vì thời gian bán hủy kéo dài. Mặc dù thời gian bán hủy dài nhưng tác dụng dụng giảm đau của thuốc ngắn lại.
Hydromorphone, 2-4 mg uống/4-6 giờ; 1-2 mg tiêm bắp/tĩnh mạch, hoặc dưới da/4-6 giờ, là dẫn xuất morphine mạnh. Thuốc có dạng nang đặt trực tràng loại 3 mg.
Fetanyl dưới dạng miếng dán có tác dụng kéo dài trên 72 giờ. Tác dụng khởi phát ban đầu chậm. Suy hô hấp có thể gặp nhiều hơn khi dùng fetanyl.
Các hoạt chất dạng chủ vận và đối kháng hỗn hợp (butorphanol, nalbuphine, oxymorphone, pentazocine) có một vài ưu điểm nhưng cũng có nhiều tác dụng phụ hơn các thuốc khác.
+ Lưu ý:
Thuốc nhóm opoid chống chỉ định tương đối trong bệnh cấp tính trong đó đặc điểm và mức độ đaulà triệu chứng quan trọng để chẩn đoán (như chấn thương đầu, đau bụng). Thuốc cũng có thể gây tăng áp lực nội sọ.
Thuốc nhóm opoid nên sử dụng thận trọng ở bệnh nhân suy giáp, bệnh Addison, suy tuyến yên, thiếu máu, bệnh đường hô hấp (như bệnh phổi tắc nghẽn mãn tính (COPD), hen phế quản, gù vẹo cột sống, béo phì), suy dinh dưỡng nặng, suy kiệt hoặc tâm phế mạn.
Liều thuốc opoid phải điều chỉnh ở bệnh nhân suy chức năng gan.
Các liều thuốc làm tăng tác dụng phụ của thuốc nhóm opoid bao gồm phenothiazin, thuốc chống trầm cảm, benzodiazepin và rượu.
Tình trạng quen (nhờn) thuốc xảy ra khi dùng kéo dài và thường đi kèm với tình trạng phụ thuộc thực thể.
Lệ thuộc thưc thể được đặc trưng bởi hội chứng cai (lo lắng, khó chịu, toát mồ hôi, nhịp tim nhanh, rối loạn tiêu hóa và nhiệt độ không ổn định) khi ngưng thuốc đột ngột. Tình trạng này có thể xảy ra chỉ sau 2 tuần điều trị.
Dùng thuốc nhóm đối kháng với opoid có thể giảm hội chứng cai sau 3 ngày điều trị. Giảm tình trạng mắc hội chứng cai bằng cách giảm dần liều trong vài ngày.
+ Tác dụng phụ và độc tính:
Mỗi bệnh nhân có thể dung nạp một số dạng thuốc tốt hơn các dạng khác, nhưng với liều điều trị tương đương, các tác dụng phụ không khác nhau nhiều.
Tác dụng phụ trên hệ thống thần kinh trung ương (CNS) bao gồm an thần, hưng phấn và co thắt đồng tử.
Suy hô hấp thường phụ thuộc liều và thường gặp sau tiêm tĩnh mạch.
Tác dụng phụ tại tim mạch bao gồm giãn mạch ngoại vi và hạ huyết áp, đặc biệt sau khi tiêm tĩnh mạch.
Tác dụng phụ tại đường tiêu hóa bao gồm táo bón, buồn nôn và nôn. Những bệnh nhân đang điều trị các thuốc nhóm opoid phải được chỉ định các thuốc nhuận tràng để làm mềm phân. Benzodiazepin, thuốc đối kháng dopamine (prochlorperazine, metoclopramide) và ondansetron có thể dùng để điều trị chống nôn. Thuốc nhóm opoid có thể gây phình đại tràng nhiễm độc ở bệnh nhân có viêm ruột.
Bí tiểu do tăng trương lực cơ vòng bàng quan, niệu quản, niệu đạo.
Ngứa xảy ra phổ biến nhất khi dùng đường gây tê tủy sống.
+ Quá liều opoid:
Naloxone chất đối kháng opoid, cần sẵn có để dùng trong trường hợp quá liều do vô ý hay cố ý. Để biết chi tiết cách dùng xem những bài sau.
Tác dụng phụ bao gồm tăng huyết áp hoặc tụt huyết áp, khó chịu, lo lắng, bồn chồn, run, buồn nôn và nôn.
Naloxone cũng có thể gây co giật và rối loạn nhịp tim.
- Thuốc lựa chọn thay thế
+ Tramadol là thuốc chủ vận opoid và giảm đau không opoid tác động lên đường dẫn truyền đau.
Chế phẩm và liều lượng: 50 và 100 mg uống/4-6 giờ có thể được chỉ định điều trị cơn đau cấp tính. Cần giảm liều ở bệnh nhân lớn tuổi và những người rối loạn chức năng thận hoặc gan.
Tác dụng phụ: vì thuốc tác động lên thần kinh trung ương gây an thần nên tránh dùng đồng thời với rượu, thuốc an thần, ma túy. Buồn nôn, chóng mặt, táo bón, đau đầu cũng có thể xảy ra. Suy hô hấp chưa được ghi nhận ở liều điều trị nhưng có thể xảy ra với trường hợp dùng quá liều. Thuốc Tramadol không nên dùng ở bệnh nhân đang dùng ức chế monoamine oxidase vì thuốc có thể góp phần gây hội chứng serotonin.
Thuốc chống co giật (như gabapentin, pregapentin, carbamazepin và oxcarbazepine), thuốc chống trầm cảm 3 vòng (như amitriptilyn) và duloxetine là thuốc dạng uống có thể chỉ định điều trị đau do thần kinh.
Gây tê tại chỗ (như lidocain) có thể chỉ định điều trị giảm đau ở những trường hợp đau khu trú (như đau thần kinh sau zona).
